بیماری نارسایی قلبی (HF) که با عنوان نارسایی احتقانی قلب نیز شناخته می شود ، یک بیماری مزمن و دژنراتیو قلب است که از ظرفیت کافی در پمپ کردن خون جلوگیری می کند . به عبارت دیگر این بیماری در شرایطی اتفاق می افتد که عضله قلب خون را پمپاژ نمی کند شرایط خاصی مانند تنگ شدن شریان های قلب (بیماری عروق کرونر) یا فشار خون بالا به تدریج قلب برای اینکه بطور کامل پر و پمپ شود ، بسیار ضعیف می شود.
این بیماری میتواند در هر سنی بروز یابد ، اگرچه احتمال ایجاد آن با افزایش سن افزایش می یابد .
همه شرایطی که منجر به نارسایی قلبی میشود قابل برگشت نیست ، اما درمان ها می توانند علائم و نشانه های نارسایی قلبی را بهبود بخشیده و به بیمار در داشتن زندگی طولانی تر کمک کنند .
تغییر سبک زندگی مانند ورزش کردن ، کاهش نمک در رژیم غذایی ، مدیریت استرس و کاهش وزن میتواند کیفیت زندگی شما را بهبود بخشند .
یکی از راه های جلوگیری از بیماری نارسایی قلبی ، پیشگیری و کنترل شرایطی است که باعث نارسایی قلبی میشوند . این شرایط شامل بیماری های عروق کرونر ، فشار خون بالا ، دیابت و چاقی می باشند.
در این مقاله به معرفی و بررسی بیماری نارسایی قلبی ، علل ، علائم و درمان آن پرداخته ایم تا بتوانیم شما را با این بیماری بیشتر آشنا کنیم .
همه چیز در مورد بیماری نارسایی قلبی
انواع نارسایی قلبی
این بیماری با توجه به علائم بروز آن در دو دسته طبقه بندی می شود که شامل موارد زیر می باشد :
1. نارسایی مزمن قلب
این بیماری به تدریج نمایان می شود ، اما علائم با گذشت زمان شدیدتر می شود . این نوع نارسایی قلبی شایع ترین نوع می باشد .
2. نارسایی حاد قلب
در این نارسایی علائم ناگهان ظاهر شده و از همان ابتدا شدید است . این بیماری با درمان مناسب بهبود می یابد .
از آنجایی که قلب نمی تواند خون کافی که بدن نیاز دارد را توزیع کند ، در این نوع نارسائی خستگی شایع می باشد .
علائم بیماری نارسایی قلبی
علائم و نشانه های نارسایی قلبی شامل موارد زیر می باشد :
– تنگی نفس هنگام ورزش یا در هنگام دراز کشیدن
– خستگی و ضعف
– تورم در پاها
– ضربان قلب سریع یا نامنظم
– کاهش توانایی انجام ورزش
– سرفه مداوم یا خس خس کردن سینه همراه با خلط خونی
– نیاز به ادرار شبانه
– تورم شکم (آسیت)
– افزایش وزن بسیار سریع حاصل از احتباس مایعات
– عدم اشتها و حالت تهوع
– مشکل در تمرکز یا کاهش هوشیاری
– درد سینه در صورتی که نارسایی قلبی در اثر حمله قلبی ایجاد شود .
علت بیماری نارسایی قلبی
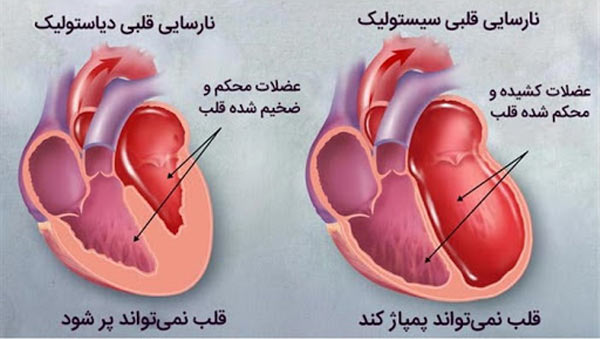
این بیماری اغلب بعد از اینکه شرایط دیگر به قلب آسیب رسانده و آن را تضعیف کرده است ، ایجاد میشود . با این حال ، برای ایجاد این بیماری نیازی به ضعف قلب نیست . در این بیماری محفظه های اصلی پمپاژ قلب (بطن ها) سفت می شوند و به طور مناسب بین ضربان ها پر نمی شوند . در برخی موارد ممکن است ماهیچه قلب آسیب دیده و ضعیف شود و بطن ها تا حدی کشیده شوند (گشاد شوند) تا جایی که قلب نتواند خون را بطور موثر در بدن پمپ کند .
کسر تخلیه ، اندازه گیری مهمی از چگونگی پمپاژ قلب می باشد که از آن برای طبقه بندی نارسایی قلبی و راهنمایی درمان استفاده می شود .
در قلب سالم کسر تخلیه ۵۰ درصد یا بیشتر می باشد . به این معنی که بیش از نیمی از خونهایی که بطن را پر می کند با هر ضربان خارج می شود .
اما ممکن است نارسایی قلبی با کسر تخلیه معمولی نیز رخ دهد . این اتفاق در صورتی که عضله قلب در شرایطی مانند فشار خون بالا سفت شود ، رخ می دهد.
نارسایی قلبی می تواند سمت چپ (بطن چپ) یا سمت راست (بطن راست) و یا هر دو طرف قلب را درگیر کند . به طور کلی نارسایی قلبی با سمت چپ (به خصوص بطن چپ) محفظه پمپاژ اصلی قلب شروع می شود .
هر یک از شرایط زیر می تواند باعث صدمه یا تضعیف قلب شده و باعث نارسایی قلبی شود . این شرایط عبارتند از :
– بیماری عروق کرونر و حمله قلبی
بیماری عروق کرونر شایع ترین نوع بیماری قلبی و شایع ترین علت نارسایی قلبی می باشد . این بیماری ناشی از ایجاد ذخایر چربی (پلاک) است که باعث کاهش جریان خون شده و میتواند منجر به حمله قلبی شود .
– فشار خون بالا
در صورتی که فشار خون بالا باشد ، قلب باید بیشتر از آنچه که لازم است برای گردش خون در بدن تلاش کند . با گذشت زمان این فشار اضافی می تواند عضله قلب را بیش از حد سفت یا حتی ضعیف کند تا بتواند خون را به طور موثر پمپاژ کند .
– نقص دریچه های قلب
دریچه های قلب خون را در جهت مناسب از طریق قلب جاری می کنند . دریچه ناقص یا آسیب دیده به دلیل نقص قلب ، بیماری عروق کرونر یا عفونت قلب ، قلب را وادار به سخت تر کار کردن می کند که این مسئله می تواند با گذشت زمان قلب را تضعیف کند .
– آسیب عضله قلب (کاردیومیوپاتی)
آسیب عضله قلب می تواند دلایل زیادی از جمله چندین بیماری ، عفونت ، مصرف زیاد الکل ، اثر سمی مواد مخدر مانند کوکائین یا برخی داروهای مورد استفاده در شیمی درمانی داشته باشد . عوامل ژنتیکی نیز می توانند نقش داشته باشند .
– میوکاردیت
میوکاردیت ، التهاب عضله قلب است . این بیماری معمولاً در اثر ویروس ایجاد میشود و میتواند منجر به نارسایی قلبی سمت چپ شود.
– نقایص قلبی مادرزادی
اگر قلب و محفظه ها یا دریچه های آن هنگام تولد به درستی شکل نگرفته باشند ، قسمت های سالم قلب باید برای پمپ کردن خون از طریق قلب سخت تر کار کنند که این امر به نوبه خود ممکن است منجر به نارسایی قلبی شود .
– ضربان قلب غیر طبیعی (آریتمی قلب)
ضربان غیرطبیعی قلب ممکن است باعث شود قلب ضربان زیاد داشته باشد و منجر به کار اضافی برای قلب شود .
– بیماری های دیگر
بیماری های مزمن مانند دیابت ، پرکاری یا کم کاری تیروئید ، HIV ، تجمع آهن (هموکروماتوز) یا پروتئین (آمیلوئیدوز) همچنین ممکن است در ایجاد نارسایی قلبی نقش داشته باشند .
علل نارسائی حاد قلبی شامل ویروس هایی است که به عضله قلب حمله می کنند ، عفونت های شدید ، واکنش های آلرژیک ، لخته شدن خون در ریه ، استفاده از داروهای خاص یا هر بیماری که بر کل بدن تاثیر بگذارد .
عوارض بیماری نارسایی قلبی
چشم انداز این بیماری به علت ، شدت ، سلامت کلی فرد و سایر عوامل مانند سن بستگی دارد . عوارض این بیماری می تواند شامل موارد زیر باشد :
آسیب یا نارسایی کلیه
بیماری نارسایی قلب اغلب می تواند جریان خون به کلیه ها را کاهش دهد که در صورت عدم درمان در نهایت می تواند باعث نارسایی کلیه شود . آسیب کلیه در اثر نارسایی قلبی می تواند به درمان دیالیز نیاز داشته باشد .
مشکلات دریچه قلب
دریچه های قلب که جریان خون را در جهت مناسب از طریق قلب جریان می دهند ، ممکن است در صورت بزرگ شدن قلب یا فشار بر روی قلب به دلیل نارسایی قلبی به درستی کار نکنند .
مشکلات ریتم قلب
مشکلات ریتم قلب یا آریتمی می توانند عوارض بالقوه نارسایی قلبی باشند .
آسیب کبدی
نارسایی قلب می تواند به ایجاد مایعاتی منجر شود که فشار زیادی به کبد وارد میکند. این مایعات می توانند منجر به زخم در کبد شوند که عملکرد صحیح آن را دشوار می کند .
راه های پیشگیری از نارسایی قلبی
نکته اصلی برای پیشگیری از بیماری نارسایی قلبی کاهش عوامل خطر زا می باشد . به عنوان مثال ، شما می توانید با ایجاد تغییر در شیوه زندگی به همراه مصرف هر داروی مورد نیاز بسیاری از عوامل خطر بیماری قلبی ، فشار خون بالا و بیماری عروق کرونر را کنترل نموده و یا از بین ببرید .
تغییراتی که در سبک زندگی می توانید برای جلوگیری از ایجاد بیماری نارسایی قلبی اعمال کنید عبارتند از :
– عدم استعمال دخانیات
– کنترل شرایط خاص مانند فشار خون بالا و دیابت
– فعال بودن از نظر جسمی
– مصرف غذاهای سالم
– حفظ وزن سالم
– کاهش و مدیریت استرس
تشخیص بیماری نارسایی قلبی
برای تشخیص بیماری نارسایی قلبی ، پزشک ابتدا تاریخچه دقیقی از سوابق پزشکی شما را گرفته و علائم را بررسی می کند و معاینات جسمی را انجام می دهد .
پزشک فاکتورهای خطرناک مانند فشار خون بالا ، بیماری عروق کرونر یا دیابت را نیز بررسی می کند .
او با استفاده از گوشی طبی میتواند به علائم احتقان در شش ها گوش دهد . گوشی طبی همچنین صداهای غیر طبیعی قلب را ممکن است نشان دهنده نارسایی قلبی باشند نیز به گوش پزشک میرساند .
پزشک ممکن است رگ های موجود در گردن شما را معاینه کرده و میزان مایعات را در شکم و پاهای شما را بررسی کند .
پس از انجام معاینه فیزیکی پزشک ممکن است برخی از آزمایشات را تجویز و توصیه کند .
آزمایش خون
این نوع آزمایش برای جستجوی علائم بیماری هایی که بر روی قلب تاثیر می گذارند ، انجام می شود . در صورتی که تشخیص پزشک پس از انجام آزمایش های دیگر قطعی نباشد ، ممکن است و یک ماده شیمیایی به نام N-terminal pro-B نوع پپتید ناتریورتیک (NT-proBNP) را بررسی کند .
استفاده از اشعه ایکس قفسه سینه
تصاویر اشعه ایکس به پزشک کمک می کند تا وضعیت ریه ها و قلب را بررسی کند . پزشک همچنین می تواند از اشعه ایکس برای تشخیص شرایط غیر از نارسایی قلبی که ممکن است علائم شما را توضیح دهد ، استفاده کند .
الکتروکاردیوگرام (ECG)
این آزمایش فعالیت الکتریکی قلب را از طریق الکترودهای متصل به پوست ثبت میکند. این عمل به پزشکان کمک می کند تا مشکلات ریتم و آسیب به قلب را تشخیص دهند .
اکو کاردیوگرام
اکوکاردیوگرام برای تولید تصویری از قلب ، از امواج صوتی استفاده می کند . این آزمایش به پزشکان کمک می کند تا اندازه و شکل قلب را در کنار هر گونه ناهنجاری مشاهده کنند . اکوکاردیوگرام همچنین کسر تخلیه را نیز اندازه گیری می کند .
تست ورزش
آزمایشات استرس ، سلامت قلب را با نحوه پاسخ به فشارها اندازه گیری می کند . برای انجام این تست ممکن است از شما خواسته شود در حالی که به یک دستگاه ECG متصل هستید ، بر روی تردمیل راه برید . همچنین ممکن است دارویی به صورت تزریق داخل وریدی دریافت کنید که قلب شما را شبیه به حالت ورزش کردن تحریک می کند .
گاهی اوقات تست ورزش در حین داشتن ماسک انجام میشود که توانایی قلب و ریه های شما در مصرف اکسیژن و تخلیه دی اکسید کربن اندازه گیری می کند.
اسکن تومو گرافی کامپیوتری قلب ( سی تی اسکن قلب)
در سی تی اسکن قلب ، بیمار بر روی یک میز قرار گرفته و به داخل یک دستگاه دونات شکل میرود . یک لوله اشعه ایکس داخل دستگاه به دور قلب و سینه می چرخد و تصاویری را جمع آوری می کند .
انجام سی تی اسکن قلب در کرج در مرکز تصویر برداری پزشکی بهار : تلفن : 32255745 الی 8 (کد کرج 026)
آدرس : کرج ، طالقانی شمالی ، 200 متر بالاتر از ادره پست ، کوچه نسیم ، پلاک 493
MRI (ام آر آی قلب)
برای گرفتن ام آر آی قلب ، بیمار روی یک میز قرار گرفته و در داخل یک دستگاه تونل مانند وارد می شود که یک میدان مغناطیسی تولید می کند که در بعضی از سلول های بیمار ذرات اتمی را تراز می کند. امواج رادیویی به سمت این ذرات هم تراز پخش می شوند و سیگنال هایی تولید می کنند که تصاویری از قلب ایجاد می کنند .
آنژیوگرام کرونر
در این آزمایش یک لوله نازک و انعطاف پذیر ( کاتتر) در رگ خونی وارد شده و از طریق آئورت به شریان های کرونر هدایت می شود.
تزریق ماده حاجب از طریق سوند باعث می شود شریان های قلب بر روی اشعه ایکس قابل مشاهده شوند . این عمل به پزشکان کمک میکند تا انسداد را پیدا کنند .
درمان بیماری نارسایی قلبی
پزشکان معمولاً بیماری نارسایی قلبی را با ترکیبی از داروها درمان می کنند . بسته به علائم ممکن است یک یا چند دارو تجویز شود. از جمله:
1. مهارکننده های آنزیم تبدیل کننده آنژیوتانسین (ACE)
این داروها به افراد مبتلا به نارسایی سیستولیک قلب کمک می کند که طولانی تر زندگی کنند و احساس بهتری داشته باشند . مهارکننده های ACE دارویی است که رگ های خونی را برای کاهش فشار خون ، بهبود جریان خون و کاهش بار روی قلب گسترش می دهند . نمونههای این داروها شامل آنالاپریل (وازوتک) ، لیزینوپریل (زستریل) و کاپتوپریل ( کاپوتن) می باشد .
2. مسدود کنندههای بتا
این نوع از داروها نه تنها ضربان قلب را کاهش می دهند و باعث کاهش فشار خون می شوند بلکه در صورت نارسایی سیستولیک قلب برخی از آسیبهای قلب را نیز محدود یا معکوس میکنند . مثال های این داروها شامل کارودیلول (Coreg) ، متوپرولول (Lopressor) و بیزوپرولول (Zebeta) می باشد .
این داروها خطر ابتلا به برخی از آریتمی های قلبی و احتمال مرگ غیر منتظره را کاهش می دهند . مسدود کننده های بتا ممکن است علائم و نشانه های بیماری نارسایی قلبی را کاهش دهند ، عملکرد قلب را بهبود بخشند و به شما در زندگی طولانی تر کمک کنند .
3. داروهای مدر
داروهای ادرار آور باعث ادرار بیشتر می شوند و از جمع آوری مایعات در بدن خودداری می کنند . دیورتیک ها مانند furosemide (Lasix) باعث کاهش مایعات در ریه ها می شوند تا بیمار بتواند راحت تر نفس بکشد . از آنجا که این دیورتیک ها باعث می شوند که بدن پتاسیم و منیزیم از دست بدهد ، پزشک ممکن است مکمل های این مواد معدنی را نیز تجویز کند .
در صورت مصرف داروهای ادرارآور پزشک احتمالاً از طریق تجویز منظم آزمایش خون سطح پتاسیم و منیزیم موجود در خون را کنترل می کند .
برخی از داروهای دیگر که برای درمان بیماری نارسایی قلبی تجویز می شوند شامل آنتاگونیست های آلدسترون ، اینوتروپ ها و دیگوکسین ها می باشند .
هشدار :
این مطلب صرفا جنبه اطلاع رسانی داشته و هرگونه تشخیص و درمان بیماری ، باید توسط پزشک انجام شود .
منبع | ترجمه اختصاصی تصویربرداری پزشکی بهار
